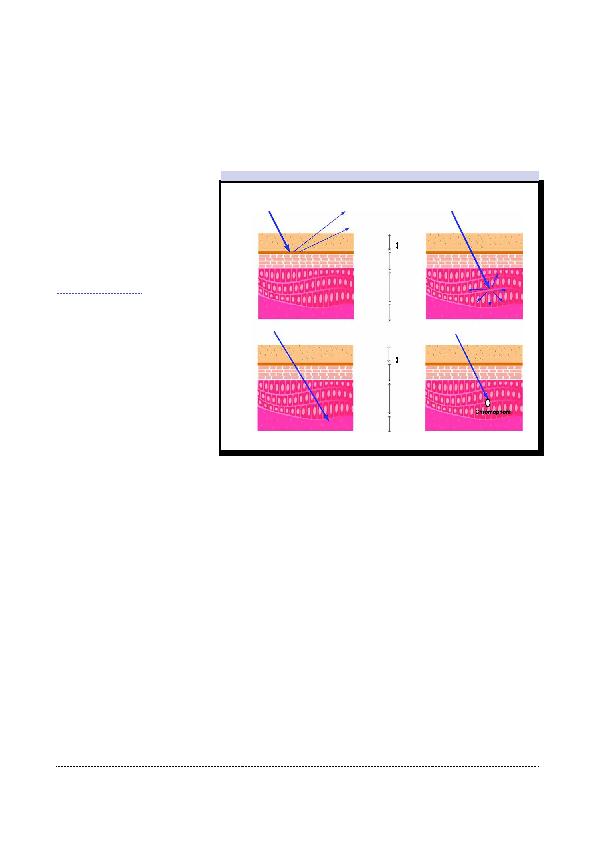
phore ciblé.
La durée des impulsions doit être infé-
rieure au temps de relaxation thermique
(TRT) du tissu, c'est-à-dire le temps né-
cessaire pour perdre 63% de la tempé-
rature de pointe acquise immédiatement
après l'irradiation. Le choix correct de la
durée des impulsions permet de limiter
la quantité d'énergie active sur la peau et
de prévenir la surchauffe de l'épiderme
et du derme pour éviter les risques de
cloques, de dépigmentation et de cica-
trices (8).
pour détruire l'organe cible et limiter au
maximum la durée d'exposition (7).
DERMATOLOGIE
hémangiomes, les angiomes stellaires
et les télangiectasies sont de bonnes
indications pour la laserthérapie (9). Le
laser à colorant pulsé (LCP) émet une
lumière de 585-595nm. Cette longueur
d'onde permet la coagulation sélec-
tive des vaisseaux sanguins car elle est
absorbée par l'oxyhémoglobine. La den-
sité d'énergie et la durée des impulsions
dépendent de l'indication clinique et des
autres réglages (10). Une durée d'impul-
sion plus courte (moins de 1,5msec) pro-
voque la coagulation des globules rouges
et l'apparition d'un purpura. Une durée
plus longue permet d'éviter le purpura et
est aussi efficace pour le traitement de
l'érythème et des télangiectasies.
La durée doit être plus importante pour
les vaisseaux de gros calibre, dont le TRT
est plus long (11). Après le traitement par
LCP, les vaisseaux lésés contiennent des
érythrocytes agglutinés, des thrombus
et des caillots de fibrine. Un mois plus
tard, ils sont remplacés par des vaisseaux
d'apparence extérieure normale. Dans les
cas de malformations capillaires, le trai-
tement par LCP est généralement cou-
ronné de succès chez 60% des patients.
Sur la base de la littérature, le meilleur
moment pour traiter se situe dans les
premiers mois de vie, mais des réussites
ont aussi été décrites chez des adultes.
Le LCP est également utilisé dans le trai-
tement de certaines lésions cutanées
des cicatrices et des verrues. Les autres
lasers pour les lésions vasculaires sont le
laser Alexandrite (755nm), la diode laser
(810nm) et le laser Nd:YAG (1.064nm).
Ils possèdent une longueur d'onde plus
grande et peuvent donc pénétrer plus
profondément dans le derme (10).
Light, IPL) est une autre alternative pour
le traitement des lésions vasculaires. Il ne
s'agit pas d'un laser, mais elle est aussi
efficace dans le traitement de l'érythème
et des télangiectasies. Son spectre lumi-
neux plus large (500-1.200nm) permet de
cibler plusieurs chromophores en même
temps. Théoriquement, elle devrait pou-
voir servir à traiter des lésions diffuses
grâce à une surface de traitement plus
importante (10). L'expérience montre
cependant que ce n'est pas le cas.
TATOUAGES
nævi d'Ota et les tatouages peuvent
être traitées par lasers Q-switched, ou
lasers déclenchés. Ces lasers émettent
une énergie de haute intensité lors d'im-
pulsions extrêmement courtes (nano-
secondes), ce qui leur permet de cibler
sélectivement de petites molécules,
cules de tatouage. Le pigment détruit est
absorbé et éliminé par les phagocytes
cutanés, avec pour résultat un estom-
pement progressif de la couleur et de
l'intensité du pigment en quelques se-
maines. Dans la plupart des cas, plusieurs
séances de traitement sont nécessaires
Les effets secondaires possibles sont la
formation de cicatrices, l'atrophie et la
dyspigmentation (12).
lement utilisées: le laser Nd:YAG doublé
en fréquence (532nm), le laser à rubis
(694nm), le laser Alexandrite (755nm) et
le laser Nd:YAG (1.064nm). Le choix de la
longueur d'onde dépend de la profondeur
du pigment et de la couleur du tatouage.
Plus le pigment est situé profondément,
plus la longueur d'onde doit être grande
pour le détruire. Les lésions superficielles,
par exemple les lentigines solaires, réa-
gissent bien au traitement par laser à
532nm. Les lésions dermiques plus pro-
fondes, comme les tatouages ou les méla-
nocytoses dermiques, réagissent mieux
aux lasers à 694nm ou 755nm. Chez les
patients à type de peau foncée, il est
préférable d'utiliser un laser à 1.064nm
pour réduire le risque d'hypopigmenta-
surface
Karatinocytes
Melanocytes
network
Blood vessels
surface
Karatinocytes
Melanocytes
network
Blood vessels