Skin
Vol 16
N°4
2013
27
E S PA C E
PHARMA
Dr Corinne Degraeve:
L'atopie de ma
patiente, connue depuis très longtemps et avec
antécédents familiaux, se manifeste sous la
forme d'un eczéma atopique d'évolution très
capricieuse avec de nombreux épisodes de
flambées (Figure 1). Elle gère plus ou moins
bien cet eczéma, mais consulte dès que la
symptomatologie devient problématique, du fait
de l'apparition de lésions cutanées disgracieuses
bien sûr, mais aussi parce que le prurit est très
gênant au quotidien. Il suffit habituellement
d'un traitement par Elidel® durant quelques jours
pour que les symptômes disparaissent.
Quelles sont les raisons de
votre choix?
Les corticoïdes sont une alternative, bien
entendu, mais dans la mesure où j'ai des
craintes dans la manière dont le traitement
d'entretien sera effectué, je préfère lui prescrire
Elidel®. Pour rappel, ses lésions se situent au
niveau des bras, des jambes et du visage. Elles
ne sont heureusement pas «trop» étendues, ce
qui me permet de la motiver plus facilement
au fait d'appliquer consciencieusement la
crème Elidel® deux fois par jour au niveau des
lésions durant deux semaines avant de revenir
au traitement d'entretien avec émollients et
crèmes hydratantes.
Ce traitement appliqué à l'occasion de chaque
poussée donne le plus souvent d'excellents
résultats. J'insiste par ailleurs pour qu'elle
n'attende pas trop longtemps avant de
recommencer le traitement avec Elidel®, ni qu'elle
attende que le prurit soit trop important. On sait
en effet que plus le traitement par Elidel® est
précoce, meilleur et plus rapide sera le résultat.
De plus, en raison du faible niveau d'absorption
systémique du pimecrolimus, il n'existe aucune
restriction concernant la dose totale quotidienne
appliquée, l'étendue de la surface corporelle
traitée ou la durée du traitement.
D'expérience, nous savons aussi que lorsqu'on
attend trop longtemps ou si la flambée est trop
importante, le prurit doit être pris en charge par
corticoïdes topiques. L'autre raison majeure de
prescrire Elidel® est la présence de lésions au
visage.
Ce qui était son cas?
Absolument. Elle souffre par ailleurs d'une acné
qui m'imposait d'éviter autant que possible les
corticoïdes topiques sur le visage. Cela dit, je ne
sais pas si les immunomodulateurs agissent sur
l'acné, mais j'ai cependant pu constater avec ce
cas qu'Elidel® n'est en rien dommageable pour
son acné.
Comment jugez-vous le
résultat de ce traitement?
Le premier constat est simple: le résultat
avec Elidel®
est rapide, avec disparition du
prurit (lorsqu'il n'est pas trop important)
et le blanchiment des lésions en moins
d'une semaine généralement (Figure 2).
Cette amélioration se manifeste sans effets
secondaires, en particulier sans brûlures
cutanées. Entre les poussées et en été,
je propose habituellement le traitement
classique par émollient. Mais lorsque les
poussées sont trop fréquentes, ou trop
rapprochées, ainsi que pendant l'hiver où
l'eczéma est généralement plus invalidant,
je propose un traitement intermittent avec
Elidel®
deux fois par semaine à plus long
terme pour prévenir la progression vers de
nouvelles poussées, me fiant en cela aux
données issues des études cliniques qui
soutiennent ce traitement intermittent jusqu'à
12 mois. Mais j'insiste évidemment aussi pour
continuer le traitement de fond.
CLINICAL CASE DERMATITE ATOPIQUE
Pimecrolimus (Elidel
®
),
ne pas traîner à le
proposer en cas d'atopie
légère à modérée
Chloe Vaneeren
SC190F
La dermatite atopique, maladie cutanée très courante et de longue durée
liée à des facteurs génétiques et environnementaux, et qui se déclare
souvent pendant la petite enfance et l'enfance, est souvent traitée par
des crèmes à base de corticostéroïdes. Mais elles entraînent des effets
secondaires indésirables, comme l'amincissement de la peau, en cas
d'utilisation prolongée. La crème à base de pimecrolimus permet de
réduire, voire de remplacer, les corticostéroïdes topiques dans certaines
circonstances. C'est de l'évolution de la symptomatologie atopique sous
pimecrolimus (Elidel®) chez une jeune fille de 14 ans que le Dr Corinne
Degraeve (Kruibeke) a souhaité nous parler.
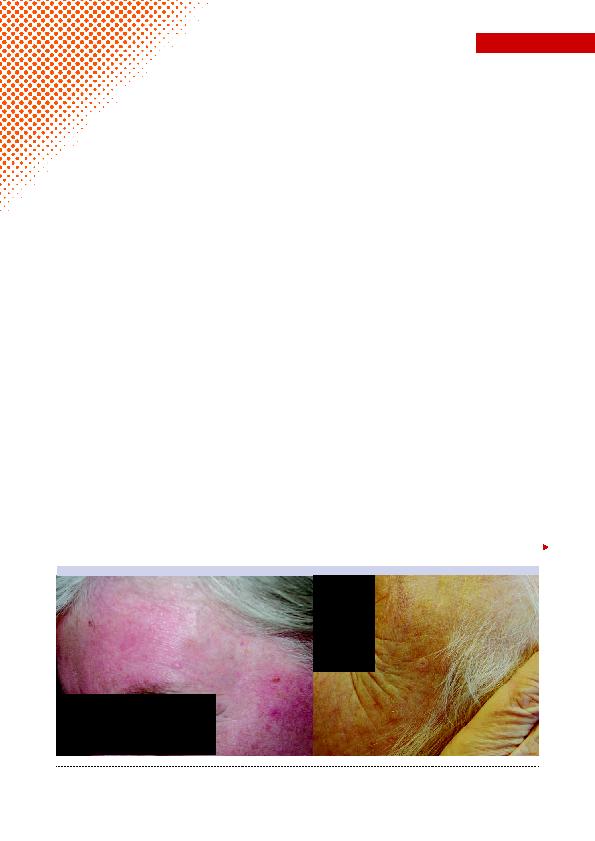
Figure 1: Avant traitement.
Figure 2: Après traitement.
SC190F_EspacePharma.indd 1
27/09/13 14:37
DERMOSCOPIE
Dermoscopie de tumeurs
cutanées non mélanocytaires
peu ou pas pigmentées:
PARTIE 1
Katrien Vossaert
1
, Lieve Brochez
2
1. Maldegem
2. Service de Dermatologie, UZ Gent, UG
S1
206F
L
'utilisation de la dermoscopie à lumière polarisée a permis d'établir de
nouveaux critères pour le diagnostic des tumeurs cutanées peu ou pas
pigmentées. En effet, cette technique permet de mieux visualiser les struc-
tures plus profondes de la peau, comme les vaisseaux sanguins et le collagène.
L'importance des vaisseaux en épingle à cheveux et des vaisseaux ramifiés, res-
pectivement dans le diagnostic des verrues séborrhéiques et des épithéliomas
basocellulaires, est bien connue. Nous nous penchons ici sur d'autres schémas
de vaisseaux sanguins comme critères diagnostiques pour les tumeurs cutanées.
Deux patients âgés présentent une lé-
sion temporale analogue (Figures 1 et
2
): une papule non pigmentée, d'envi-
ron 4mm de diamètre. Le diagnostic cli-
nique conclut à un naevus dermique, une
hyperplasie sébacée ou un épithélioma
basocellulaire. La distinction est cruciale
afin de déterminer la procédure à suivre:
la lésion peut-elle rester ou doit-elle être
excisée?
Une dermoscopie de la lésion 1 (Figure 3)
révèle des structures jaunâtres lobées aux
délimitations floues ainsi que des vais-
seaux sanguins fins et indistincts qui en-
tourent pratiquement les lobes. Une der-
moscopie de la lésion 2 (Figure 4) montre
une zone hypopigmentée et des vaisseaux
«micro-arborisants» (microarborising) au
centre. Ces caractéristiques permettent
de poser le bon diagnostic: la lésion 1 est
une hyperplasie sébacée et la lésion 2, un
épithélioma basocellulaire.
Critères de l'hyperplasie sébacée/adé-
nome sébacé:
- structures lobulaires blanches ou
jaunes;
- vaisseaux «en couronne» (crown
vessels): vaisseaux sanguins fins
autour des lobes; les vaisseaux sont
indistincts;
- en cas d'adénome sébacé, un pore
se trouve au milieu (ouverture de la
glande sébacée); les vaisseaux san-
guins ne traversent pas ce centre.
Autres exemples: voir figures 5 et 6.
Figures 1 et 2: Papule temporale gauche non pigmentée.
