brane basale) ou à d'autres mala-
dies auto-immunes (28%) telles que
pelade, vitiligo, hypothyroïdie ou hy-
perthyroïdie. Le dermatologue sera
attentif à vérifier certaines données
biologiques (TSH) lors de diagnostic
de LS;
plexe majeur d'histocompatibilité
de classe II, d'autant plus prononcée
que l'affection commence tôt dans
l'enfance. Le gène du récepteur an-
tagoniste à l'interleukine-1 semble
également intervenir; il a un polymor-
phisme variable et la fréquence d'un
des allèles semble corrélée avec la
sévérité du LSV (comme par exemple
des frères présentant tous les deux
un lichen scléreux de la verge ou une
mère et sa fille présentant un lichen
scléreux vulvaire).
sur des corticostéroïdes topiques puis-
sants tels que le propionate de clobéta-
sol 0,05%, quotidiennement le premier
mois, un jour sur deux le mois suivant
mois (ceci représente un exemple de
traitement, le traitement se fera jusqu'à
disparition des lésions). 30g (soit un
tube) sont nécessaires pour 3 mois de
traitement. Le même schéma peut être
utilisé chez les enfants en adaptant la
quantité (30 grammes en 6 mois). L'ap-
plication de testostérone topique n'a
AUCUNE indication ni chez l'homme, ni
chez la femme. En effet, cette thérapeu-
tique n'apporte rien en association aux
corticoïdes et les risques d'hypertro-
phie irréversible du clitoris sont impor-
tants. La chirurgie est envisagée avec le
patient lors de lésions pré-cancéreuses
ou cancéreuses. La circoncision n'est
pas indiquée pour soigner les lichens,
ni même pour limiter les récidives vu
que le lichen peut s'étendre sur toute la
verge et le gland. La biopsie sera deman-
les lésions de LS sont à un stade évolué
ou si les lésions ne répondent pas au
traitement prescrit. L'utilisation d'émol-
lients et de soins lavants adaptés aux
muqueuses peut être utile pour assurer
un confort au patient.
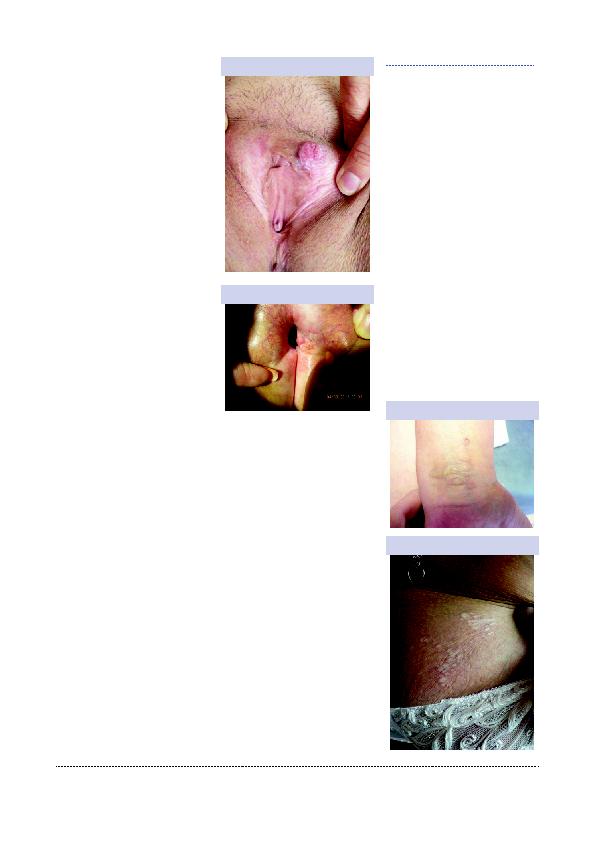
Le lichen scléreux est la dermatose vul-
vaire la plus fréquente. La période pré-
pubaire et la post-ménopause sont deux
périodes où l'incidence est plus élevée.
Le traitement de choix repose sur l'uti-
lisation des corticostéroïdes topiques au
minimum 3 mois par an sur tous les sites,
quels que soient l'âge et le sexe. Jusqu'à
5% des cas de LS peuvent évoluer en car-
cinomes. Les patients asymptomatiques
avec des manifestations cliniques (ec-
chymoses, kyperkératoses et atrophie)
doivent être traités.
DES MUQUEUSES INTERNES ET
EXTERNES
clinique par des papules cutanées pru-
rigineuses de petite taille, brillantes,
finement réticulées de forme polygonale
plutôt qu'arrondie, de teinte mauve (vio-
line) plutôt que rouge, et un réseau kéra-
tinisé au niveau des muqueuses. L'aspect
histologique typique est un infiltrat
inflammatoire lympho-plasmocytaire
sous la membrane basale responsable
de la formation de corps apoptotiques. Il
est moins fréquent que le LS, mais plus
difficile à traiter. Il peut atteindre les mu-
queuses internes.
30 et 60 ans et le lichen est exception-
nel chez l'enfant. Les femmes sont plus
souvent atteintes que les hommes (55 à
70% des cas). Dans 50% des cas, il existe
une atteinte cutanée et muqueuse, dans
20% des cas une atteinte buccale isolée
et dans 30% des cas une atteinte bipolaire