rectal était normal et les paramètres ne présentaient pas
d'invasion.
était invisible à l'IRM. La tomodensitométrie abdominale
n'a montré aucune métastase hépatique ni aucun gan-
glion lymphatique pathologique. Une tumeur cervicale
concomitante n'a pas pu être exclue.
avec salpingo-ovariectomie et lymphadénectomie pel-
vienne via une laparotomie médiane. À la fin de l'opéra-
tion, un drain de Penrose a été placé dans la fosse iliaque
droite. L'anatomopathologie a montré un CCV invasif
de 7mm, moyennement à bien différencié, totalement
réséqué mais avec infiltration lymphatique dans le tissu
environnant (
meur était très positive aux récepteurs aux estrogènes et
à la progestérone, ainsi qu'aux CA125, CA15.3, CA19.9 et
CK7. Aucune coloration n'a été constatée pour le CEA et le
CK20. Aucune endométriose n'a été observée.
lymphovasculaire étendue, la patiente a reçu une radio-
chimiothérapie adjuvante (une dose totale de 45Gy en 25
fractions au niveau du bassin, avec cisplatine 40mg/m
en août 2007, elle s'est représentée avec un nodule de 2cm
dans la zone para-ombilicale gauche, avec une suspicion de
récidive locale. Ce nodule a été clairement observé sur la
tEP et il s'agissait de la seule récidive. Une tDM du thorax
et de l'abdomen a confirmé ce résultat. C'est pourquoi il a
été décidé de réséquer la récidive. Le nodule a fait l'objet
d'une résection locale étendue et un treillis Vicryl a été utilisé
pour combler le défaut de fascia. Un examen sur coupe en
congélation et l'évaluation histologique définitive du tissu
ont montré une récidive totalement réséquée d'un carci-
nome à cellules claires. L'immunohistochimie était compa-
rable à celle de la tumeur primitive, mis à part que les cellules
tumorales étaient à présent négatives pour les récepteurs à
la progestérone. La patiente a été traitée par radiothérapie
intra-opératoire au moyen d'une fraction de 15Gy sur le lit
tumoral (cône de 60mm, 12MeV, pas de bolus).
cinq ans sans maladie, jusqu'à ce qu'elle développe un nou-
veau nodule dans la paroi abdominale suprapubienne droite,
en octobre 2012. Une lésion soupçonnée de nouvelle récidive
a été observée à la TEP/TDM. Une IRM du bassin a égale-
ment montré une deuxième lésion dans la paroi abdomi-
nale suprapubienne gauche. Compte tenu du long intervalle
sans maladie, il a été décidé de réséquer les deux nodules.
À droite, une métastase de 50mm a été retirée de la paroi
abdominale, et à gauche, une métastase de 15mm (marges
d'exérèse saines d'au moins 1mm). Histologiquement, une
récidive de carcinome à cellules claires a été découverte,
avec infiltration lymphovasculaire étendue. On observait
6 mitoses par 10 champs à fort grossissement. Vu ces résul-
tats, elle a subi une radiothérapie externe complémentaire de
la paroi abdominale (48Gy en 20 séances). Ce traitement a
été bien supporté. À l'heure actuelle, la patiente se porte bien
et ne montre aucun signe de maladie active.
de CCV chez les filles de femmes qui ont utilisé ce produit
au cours de la grossesse (2, 3). Le risque de CCV dû à l'uti-
lisation maternelle de DES pendant la grossesse est maxi-
mal si l'exposition a eu lieu en début de gestation (4). On a
constaté une consommation maternelle de DES pour 61%
des patientes atteintes de CCV nées dans la période où ce
produit était prescrit, et pour 10% des patientes, les mères
avaient consommé des stéroïdes non spécifiés (4). La préva-
lence totale est de 1 à 2% chez les patientes exposées au DES
(5). Le CCV a également été décrit comme conséquence d'une
endométriose et d'une adénose vaginales (6).
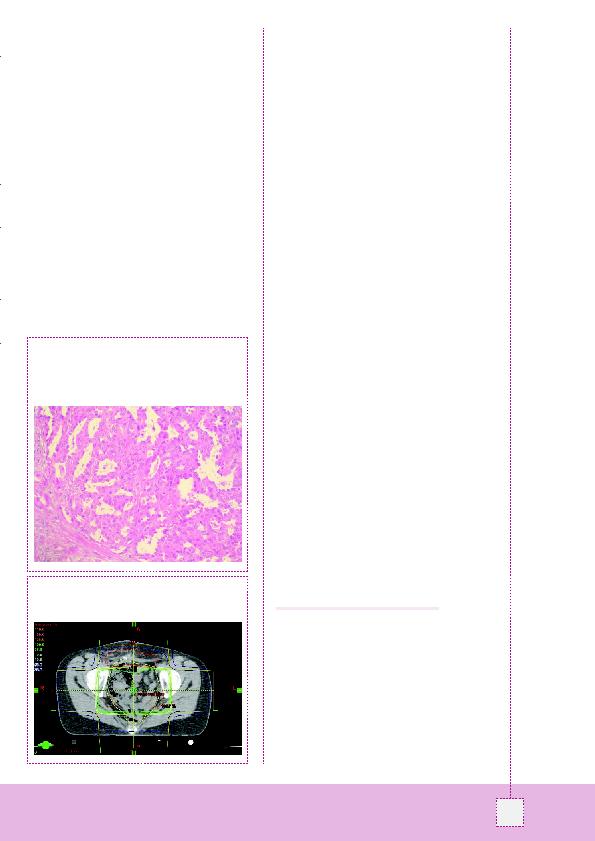
à cellules claires avec schéma histologique glandulaire.
Tubules de taille différente délimités par des cellules de type
«hobnail» néoplasiques, souvent avec un haut ratio noyau/
cytoplasme et un noyau bulbeux qui dépasse dans le lumen.
post-opératoire après l'hystérectomie de Wertheim en
2005.